Grzybica stóp jest jedną z najczęstszych infekcji grzybiczych skóry. Często dochodzi do zakażenia skóry między palcami i spodniej strony stopy. Przyczyną choroby są grzyby z rodzaju Trichophyton i Candida. W kontakcie z naskórkiem zaczynają się aktywnie namnażać. Efektem ich działania jest łuszczenie się skóry, pęknięcia między palcami i wysypka pieluszkowa. W późniejszym etapie choroba atakuje paznokcie, stają się matowe, pogrubione, krawędzie zaczynają się kruszyć i pojawiają się żółte paski. Choroba może rozprzestrzeniać się na dłonie i duże fałdy skórne na ciele.
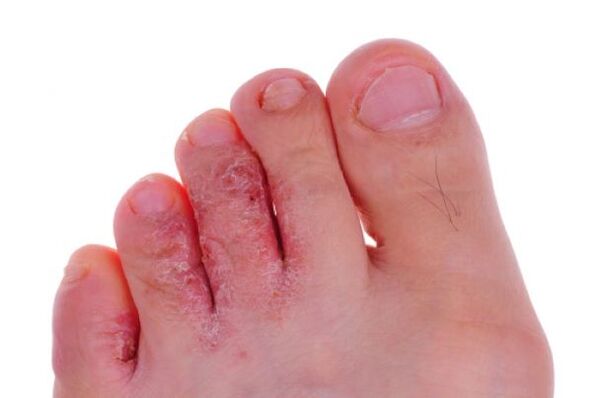
Drapanie dotkniętej skóry lub drobne urazy pozwalają grzybom wniknąć głębiej w warstwy skóry właściwej. W ten sposób infekcja rozprzestrzenia się poprzez krwioobieg po całym organizmie. U dzieci i osób starszych grzybicze uszkodzenie skóry objawia się ostrzejszą postacią i jest trudniejsze w leczeniu. Dzieje się tak ze względu na związane z wiekiem cechy układu odpornościowego.
Stres jest również czynnikiem wyzwalającym rozwój grzybicy. Infekcja grzybicza jest odporna na niekorzystne czynniki zewnętrzne i preferuje ciepło i wilgoć. Głównymi siedliskami grzybów są prysznice z zakłóconym przepływem wody, sauny, stare obuwie domowe, wypożyczone obuwie (łyżwy, rolki, buty narciarskie), miękkie dywaniki w łazienkach. Wnikają w skórę poprzez zadrapania i modzele.
Zagrożone są osoby z nadmierną potliwością stóp, gdyż przy długotrwałym narażeniu pot powoduje korozję skóry i zmniejsza jej właściwości ochronne. Szczególne zagrożenie dla innych stanowią osoby z wymazaną postacią grzybicy z lekkim łuszczeniem się skóry i bezbolesnymi mikropęknięciami, które może zauważyć jedynie lekarz.
Przewlekła grzybica skóry stóp i płytek paznokciowych jest często przyczyną autoimmunologicznych reakcji alergicznych, w tym rozwoju astmy oskrzelowej. Ważne jest, aby prawidłowo leczyć grzybicę, nie przekształcając jej w stabilną postać przewlekłą.
Objawy
Objawy grzybicy stóp są bardzo zróżnicowane. Objawy początkowe: pojawiają się pęknięcia, bolesne lub swędzące pęcherze, wysypka pieluszkowa i szorstkość skóry. Następnie obszary skóry dotknięte grzybem miękną, stają się białe i zaczynają się złuszczać. Można dodać infekcję bakteryjną, wówczas pęcherze przekształcają się w wrzody lub wrzody.
Swędzenie i pieczenie są stałymi objawami grzybicy, niektórzy pacjenci skarżą się na ból i nieprzyjemny zapach.
Powody
Grzybicę stóp wywołuje kilka rodzajów grzybów pasożytniczych. Mikroorganizmy te występują w dużych ilościach na podłogach basenów i łaźni, a także w publicznych prysznicach. Chodząc boso po takich miejscach, można się zarazić.
Noszenie cudzych butów, wspólne korzystanie z ręczników i innych środków higieny osobistej to kolejny powszechny sposób rozprzestrzeniania się infekcji.
Odporność na choroby grzybowe nie jest rozwijana, więc ponowne zakażenie następuje równie łatwo, jak pierwotne.
Do rozwoju grzyba sprzyja niewłaściwa higiena stóp: zakładanie skarpetek i butów na mokre stopy, niecodzienne i złej jakości pranie skarpetek, niedostateczna wentylacja i suszenie obuwia.
Pojawienie się grzybicy na dłoniach wynika głównie z działania toksyn grzybiczych krążących w krwiobiegu. Również podczas czesania podeszew mikroorganizmy pozostają pod paznokciami, skąd mogą zostać przeniesione na inne części ciała, m.in. na skórze głowy. Osoby podatne na grzybice powinny zawsze pamiętać o tej drodze zakażenia.
Czynniki ryzyka
Pomimo szybkiego rozprzestrzeniania się, nie u każdego rozwija się grzybica stóp. Silny i zdrowy organizm sam poradzi sobie z infekcją grzybiczą. Często jednak zdarza się, że układ odpornościowy na dłuższy czas hamuje rozwój grzyba, po czym pojawia się stres, ARVI lub jakakolwiek inna wewnętrzna niewydolność, a infekcja grzybicza zaczyna szybko postępować.
Zaobserwowano, że ludzie chorują szybciej w następujących okolicznościach:
- obfite pocenie się;
- nieprzestrzeganie zasad higieny osobistej;
- brak równowagi hormonalnej;
- przyjmowanie niektórych leków;
- częsty stres;
- przewlekłe choroby dermatologiczne.
Nadmierna potliwość i zaniedbanie zasad higieny osobistej stwarzają idealne środowisko do rozwoju grzybów. Pot powoduje szybką proliferację mikroflory grzybowej. Niedostateczna higiena stóp, skarpetki wykonane z tkaniny syntetycznej, zbyt wąskie i zakryte buty przyspieszają rozwój i rozprzestrzenianie się infekcji grzybiczej.
U nastolatków często występują zaburzenia równowagi hormonalnej, dlatego istnieje u nich ryzyko rozwoju grzybicy. Restrukturyzacja układu hormonalnego tymczasowo zmniejsza odporność i może powodować obfite pocenie się. Czynniki te przyczyniają się do wzrostu i rozprzestrzeniania się patogennej mikroflory.
Długotrwałe stosowanie antybiotyków i kortykosteroidów może spowodować obniżenie odporności.
Grzybica, egzema, łuszczyca i atopowe zapalenie skóry zmniejszają odporność komórkową i stwarzają sprzyjające warunki do pojawienia się wtórnej infekcji, zwłaszcza grzybiczej. Grzybica jest często powikłaniem chorób dermatologicznych. Zwiększ ryzyko infekcji: zbyt wąskie buty; wrastające paznokcie; otarcia i rany na stopach; cukrzyca; choroby naczyniowe.
Formy choroby
Wymazana forma. Początkowy etap choroby. Objawy: lekkie łuszczenie się skóry między palcami, drobne pęknięcia w górnej warstwie naskórka. Pacjent nie odczuwa dyskomfortu i może nie podejrzewać, że ma grzybicę.
Forma płaskonabłonkowa. Skóra między palcami złuszcza się i pokrywa płaskimi łuskami, z niewielkim swędzeniem.
Postać hiperkeratotyczna. Pojawiają się płaskie niebiesko-czerwone grudki i blaszki. Główną lokalizacją zmiany jest łuk stopy. Formacje pokryte są łuskami. Możliwe jest tworzenie się pojedynczych pęcherzyków. Wysypka może łączyć się w grupy, tworząc duże zmiany. Z biegiem czasu dotknięta jest cała stopa. Mogą pojawić się żółte formacje hiperkeratotyczne (modzele) pokryte pęknięciami. Skóra jest sucha, występuje niewielki ból i swędzenie.
Forma międzywyprzeniowa. Zapalenie przypomina zwykłą wysypkę pieluszkową. Największe uszkodzenia obserwuje się na skórze pomiędzy palcami. Pojawia się czerwonawy obrzęk. Istniejące objawy obejmują owrzodzenia i moczenie. Nieleczone pojawiają się bolesne, głębokie pęknięcia i nadżerki. Pacjenci zauważają ból w dotkniętym obszarze, swędzenie i silne pieczenie.
Forma dyshydrotyczna. Dużo zbitych bąbelków. Lokalizacja zmian to łuki stóp. Wysypka może się rozprzestrzeniać, dlatego konieczne jest szybkie leczenie. Nieleczone pęcherze rozprzestrzeniają się na całą powierzchnię stopy, łącznie z palcami. Małe pęcherze mogą się zlewać i przekształcać w większe pęcherze, które mogą pęknąć. Na swoim miejscu pozostają czerwonawe nadżerki.
Ostra forma. Zwiększona wrażliwość na patogeny grzybowe i szybki postęp choroby. Na powierzchni stóp występuje silne zaczerwienienie i obrzęk, pojawiają się duże pęcherzyki i pęcherze. Po otwarciu na ich miejscu powstają duże nadżerki; rany wykraczają poza fałdy między palcami. W niektórych przypadkach obserwuje się osłabienie, gorączkę i bóle głowy.
Objawy mogą się różnić w zależności od osoby. Kiedy pojawią się pierwsze niepokojące objawy, należy zgłosić się do dermatologa.
Diagnostyka grzybicy stóp
Rozpoznanie i leczenie grzybicy powinien prowadzić lekarz dermatolog lub mykolog.
Diagnostyka obejmuje:
- szczegółowe badanie stopy;
- pobieranie wywiadu;
- zeskrobanie z dotkniętych obszarów skóry lub odcięcie kawałka zdeformowanego paznokcia;
- test wykrywający infekcje grzybicze w całym organizmie;
- wysiew materiału na pożywkę (jeśli to konieczne);
- biopsja skóry do analizy pod mikroskopem (w rzadkich przypadkach);
- Ogólne i biochemiczne badanie krwi.
Leczenie
Nieprawidłowe lub spóźnione leczenie może doprowadzić do rozwoju grzybicy w postaci zaawansowanej. W takim przypadku powrót do zdrowia może zająć do sześciu miesięcy lub dłużej. Dlatego przy pierwszych objawach należy zwrócić się o pomoc do lekarza. Przede wszystkim konieczne jest dokładne określenie patogenu; w tym celu lekarz pobiera zeskrobinę z dotkniętej skóry. Na podstawie uzyskanych wyników dobierany jest optymalny przebieg terapii przeciwgrzybiczej. Nowoczesne leki przeciwgrzybicze - kremy, żele, maści, spraye - skutecznie radzą sobie z chorobą. Mają szerokie spektrum działania, stosowane 1-2 razy dziennie, nie plamią skóry i bielizny, nie mają specyficznego zapachu.
Środki zewnętrzne
Dobór leków zależy od stopnia zaawansowania grzybicy. W przypadku łagodnych postaci przepisywane są tylko środki zewnętrzne; w przypadku ciężkich postaci wymagane jest leczenie ogólnoustrojowe. Najpopularniejszymi lekami do użytku zewnętrznego są Terbinafina i Naftifine. Działają na szereg patogennych grzybów wywołujących grzybicę stóp. Nie powodować skutków ubocznych. Bifonazol i klotrimazol wykazują szybkie działanie przeciwko grzybom drożdżopodobnym. Dzięki swojej oleistej konsystencji skutecznie zmiękczają skórę oraz eliminują suchość, łuszczenie i swędzenie. Leki te przyspieszają proces gojenia i regeneracji dotkniętej skóry. Bifonazol to złożony lek mający na celu leczenie grzybicy stóp i płytki paznokciowej. Likwiduje swędzenie, łuszczenie, pieczenie i nieprzyjemny zapach. Oprócz środków przeciwgrzybiczych ważne jest regularne leczenie skóry środkami antyseptycznymi. Dobry jest do tego roztwór chlorheksydyny lub miramistyny. Kiedy pojawia się wtórna infekcja i pojawia się ropienie, przepisywane są maści antybakteryjne.
Leki w tabletkach
W leczeniu grzybicy stóp stosuje się: Itrakonazol, Flukonazol, Nystatyna. W przypadku grzybów drożdżopodobnych przepisywane są Flukonazol i Nystatyna. Ten ostatni jest uważany za przestarzały lek i rzadko jest przepisywany. Granulat chlorowodorku poliheksametylenu guanidyny został specjalnie opracowany do zwalczania infekcji grzybiczych stóp. Schemat i czas trwania leczenia ustala lekarz prowadzący.
Zalecenia
Grzybica stóp jest infekcją grzybiczą, a grzyby rozmnażają się tylko w wilgotnym środowisku. Eliminując wilgoć, zapobiegasz rozprzestrzenianiu się infekcji.
Staraj się chronić ludzi wokół siebie przed infekcją. Wyjaśnij, że nie możesz chodzić boso po mieszkaniu, zwłaszcza w łazience. Każdorazowo po wzięciu prysznica należy zdezynfekować wannę lub brodzik oraz podłogę w łazience środkiem dezynfekującym.
Codziennie przed pójściem spać myj stopy zwykłym mydłem i ciepłą wodą, uważając, aby skóra nie stała się zbyt miękka. Dokładnie osusz stopy ręcznikiem papierowym lub suszarką do włosów, zwracając szczególną uwagę na obszar między palcami. Nie zapomnij o zastosowaniu kremu lub maści przeciwgrzybiczej. Kontynuuj leczenie zgodnie z zaleceniami lekarza, nawet jeśli objawy ustąpią. Kremy i maści przeciwgrzybicze stosuje się wyłącznie na suchą skórę. Jeśli Twoje stopy mają skłonność do pocenia się, należy poczekać, aż lek się wchłonie.
Noś bawełniane skarpetki i pierz je codziennie. Do prania używaj roztworu wybielacza na bazie chloru (nie mydła) lub gotuj skarpetki przez 10 minut. W ten sposób wyeliminujesz grzyby z ubrań i zapobiegniesz ponownemu zakażeniu. Buty należy zdezynfekować sprayami przeciwgrzybiczymi i wysuszyć przez kilka dni (najlepiej na słońcu).
Zapobieganie grzybicy stóp
Po wyjściu na zewnątrz należy dokładnie umyć ręce mydłem. Po znalezieniu się w którymkolwiek z obszarów ryzyka należy dokładnie umyć stopy mydłem, osuszyć ręcznikiem i zastosować dowolny roztwór przeciwgrzybiczy. Jeśli w rodzinie jest osoba chora na grzybicę, powinna mieć osobne ręczniki na twarz, dłonie i stopy. Następnie należy dokładnie oczyścić wannę specjalnym środkiem do czyszczenia wanny. Jeśli Twoje stopy mocno się pocą, możesz nałożyć na nie talk lub dezodorant antyperspiracyjny. Nie zakładaj cudzych butów, zwłaszcza kapci oferowanych przez gości, a w zamian nie oferuj swoich butów innym.
Staraj się nie dopuścić do pocenia się stóp. W pomieszczeniu, w którym przebywasz dłużej niż godzinę, spróbuj zmienić buty na buty zastępcze. Podczas wizyty w saunie, publicznym prysznicu, na basenie należy nosić gumowe kapcie, nie chodzić boso po miejscach publicznych. Po prysznicu, kąpieli w stawie lub basenie należy zastosować na stopy krem przeciwgrzybiczy. Codziennie noś czyste skarpetki i rajstopy. Nie pozwalaj innym korzystać z Twoich gąbek, myjek, akcesoriów do manicure i pedicure. Przed użyciem należy je zdezynfekować.
Wannę oczyścić środkiem czyszczącym, a przed użyciem spłukać silnym strumieniem wody. Usuń z łazienki drewniane podnóżki oraz dywaniki z tkaniny i gąbki. Zatrzymują wilgoć i mogą pozostawiać łuski skórne i kawałki paznokci zakażone grzybem. Użyj specjalnego grilla (pokrytego specjalną emalią lub tworzywem sztucznym) lub gumowej maty.
Wilgoć w fałdach między palcami zmiękcza skórę i ułatwia wnikanie infekcji grzybiczych. Wytrzyj fałdy między palcami do sucha oddzielnym ręcznikiem do stóp lub osusz je suszarką do włosów. Według statystyk grzybice częściej występują u osób z płaskostopiem. Dlatego noś wygodne, wysokiej jakości buty z obcasem nie wyższym niż 4 cm, ze specjalną wkładką ortopedyczną lub miękkim występem, który podtrzymuje łuk stopy.
Niezależnie od tego, jak kompletna i kompetentna jest domowa pielęgnacja stóp, należy regularnie przeprowadzać pielęgnację podologiczną skóry stóp i płytek paznokciowych (pedicure medyczny). Pomoże w utrzymaniu zdrowych stóp i paznokci, a lekarz wyda indywidualne zalecenia dotyczące pielęgnacji domowej i profilaktyki.
























